脳梗塞とは
脳梗塞とは脳の血管が一部閉塞し、閉塞した先の脳組織が部分的に死ぬことにより起こる病気です。脳梗塞はラクナ梗塞、アテローム血栓性脳梗塞、心原性脳塞栓症の3つのタイプに分かれます。以前はラクナ梗塞の発症が多かったのですが、最近では上記3病型の発症頻度はほぼ1/3ずつで、同じくらいの頻度となってきています。
ラクナ梗塞

ラクナ梗塞のラクナとは小さな池という意味です。左図のような脳の深部の細い穿通枝とよばれる血管が閉塞することにより、小池のような小さな脳梗塞が多発します。発症しても意識がなくなるようなことはなく、朝起きてみると手足のしびれや麻痺、言葉がうまくしゃべれないといった症状に気がついて来院されるかたが多いタイプの脳梗塞です。発生した場所によっては無症状で経過することも多いです。

少し手足がしびれる、ちょっとしゃべりにくい、めまいがするといったような比較的軽い症状で発症し、小さな病変であるためCTや永久磁石による常伝導MRIでは早期の診断は困難でしたが、最近では左のように超伝導MRIで拡散強調像を撮ることにより、急性期に容易に診断可能となりました。
アテローム血栓性脳梗塞
アテローム血栓性脳梗塞とは脳内の太い動脈や、頭の血管につながる頸部の内頸動脈の動脈硬化が進行して生じるタイプの脳梗塞です。動脈硬化部に血栓が形成され、血管の閉塞や狭窄が生じ、それより末梢の脳組織が脳梗塞に陥ります。発症のしかたは通常緩徐で、進行性に悪化することが多いです。元々は欧米人に多いタイプの脳梗塞と言われましたが食生活の欧米化とともに次第に増えてきています。欧米では頚部内頸動脈の狭窄や閉塞が、日本では頭蓋内の血管の狭窄や閉塞が多いとされてきましたが、日本でも頚部内頸動脈の狭窄例が増えてきています。まずは頭蓋内の血管狭窄例についてみていきましょう。
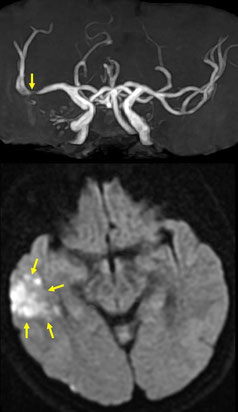
左はアテローム血栓性脳梗塞例のMRAです。矢印部分に右中大脳動脈の高度狭窄が認められます。
左はMRIの拡散強調像です。矢印の白く見える部分が中大脳動脈の狭窄の先にできた新鮮な脳梗塞です。

左も上の例と同様、右中大脳動脈の高度狭窄例のMRAです。黄色矢印の部分に高度狭窄を認めます。この例では狭窄部より先に脳梗塞は生じていませんでしたが、血流不足による左手足の一過性の麻痺 (一過性脳虚血発作、TIA) が頻回にみられました。
そのため、右の浅側頭動脈という、頭皮を栄養する血管(赤矢印部分)を剥離し、脳表の血管につなぐ手術を行った後の3DCTAが左の図です。黒矢印の部分が右中大脳動脈の狭窄部で、その末梢に赤矢印の経路で浅側頭動脈を介して右中大脳動脈末梢部に血流が流れているのがわかります。この例では、術後、左上下肢の脱力発作は消失しました。

左も右中大脳動脈の高度狭窄例です。上の例では浅側頭動脈を狭窄した中大脳動脈の末梢につなぐ浅側頭動脈-中大脳動脈吻合術という頭蓋外からバイパスを作る手術を行いましたが、この例では心臓の冠動脈狭窄を風船で内側から膨らまして拡張させるのと同様の手技、経皮的血管形成術(PTA)という、血管内手術を行っています。左上が治療前で、左下が治療後です。狭窄部分が拡張しているのがわかります。
ここまではアテローム血栓性脳梗塞のうち、従来、日本人に多いとされていた頭蓋内血管狭窄例を呈示してきました。頚部内頸動脈狭窄は欧米人に多く、日本人には少ないとされてきましたが、食生活の欧米化等により最近では日本人にもよくみられるようになってきています。次は頚部内頸動脈狭窄例をみていきましょう。

左は右頚部内頸動脈狭窄例のMRAです。矢印の部分の内頸動脈の高度狭窄を認めます。MRAはMRI装置で特に造影剤の点滴などせずに簡単に撮影可能であり、頚部内頸動脈狭窄が疑われる例のスクリーニングを行うのに最適です。
左は同じ例の3DCTAです。矢印の部分が内頸動脈狭窄部です。紫に見える部分は動脈壁の石灰化した部分を示しています。狭窄部の壁の評価には頸動脈エコーも有用です。
このような状態を放置しますと、狭窄部より先の血流が足りませんから脳梗塞を生じたり、狭窄部から塞栓が飛んで末梢が詰まり脳梗塞を起こすため治療が必要です。元の径と比較して60-70%以上の高度狭窄例では治療が必要になります。

左は頸動脈内膜剥離術の術中写真です。左上の茶色にささくれ立って、汚く見える部分が動脈硬化により内膜壁が厚くなり、内腔が狭窄した部分です。この動脈硬化に陥った内膜を外膜から剥離し除去したのが左下の図です。このように血管を開き、動脈硬化した内膜を除去するのが頸動脈内膜剥離術です。この後、切り開いた内頸動脈をきれいに縫い合わせることで動脈の狭窄がなくなります。この操作中は脳への血流を遮断しなくてはなりませんから、上下に赤い管が見えるように血流をバイパスさせる内シャントを置いて黄色矢印の方向に脳への血流を保ちながら手術を行うのが一般的です。
頚部内頸動脈狭窄に対する治療法には頸動脈内膜剥離術 (CEA) のほかに最近では頸動脈ステント留置術(CAS) が広く行われるようになってきています。

これは頚部内頸動脈の狭窄部を左のような風船を用いて拡張させ、再狭窄を防ぐために金属製のメッシュを用いて内腔を内張りする方法です。

左の矢印部分が狭窄部位であり、頸動脈ステント留置術 (CAS) 術前です。
左が術後です。左上の狭窄部分が広がり狭窄が解消しているのがわかります。
頚部内頸動脈狭窄例にCEAを行うのかCASを行うのかは患者さんの年齢、他の合併症の有無、反対側の狭窄や閉塞の有無、狭窄部位の性状などを総合的に判断して決定されます。
心原性脳塞栓症
心房細動などの不整脈や弁膜症が原因となり、心臓でできた血の塊が血液の流れに乗って進み、脳血管を閉塞するのが心原性脳塞栓症です。心臓でできた血の塊(血栓)は比較的大きく、脳の血管の太い部分を閉塞させることが多いために症状が重篤で、急激に発症するのが特徴です。中大脳動脈が閉塞することが多く、例えば左中大脳動脈が閉塞すると右片麻痺、失語、意識障害、右への共同偏視(両目が右をにらむ)といった症状で発症します。
心原性脳塞栓症の原因として最近、注目されるようになった不整脈が心房細動です。心房細動は従来、予後良好な不整脈で特に治療の必要はないと考えられていました。ところが、最近になり、心原性脳塞栓症の大きな原因の一つであることがわかってきて、注目されるようになってきています。この不整脈は心臓の老化とともに増えてきます。特に60歳を境にその頻度は急激に高まります。現在、わが国では65歳以上の男性の10人に1人は心房細動を有しており、今後もますます増加していくと考えられます。この不整脈があると「脈がとぶ」、「ドキドキする」といいった症状を訴える患者さんも若いかたではみられますが、高齢になると特に無症状の患者さんもたくさんおられるため放置されることが多く問題となります。心房細動があると心房内の血流が乱れ、心房内に血栓ができやすくなります。血栓が血流にのって脳に運ばれ、脳の血管を詰まらせると心原性脳塞栓症をおこします。心原性脳塞栓症は脳の大きな血管が閉塞することが多いため3つのタイプの脳梗塞の中では最も重症化しやすく、約半数の患者さんで、死亡、寝たきり、要介護となります。このため、高齢化とともに増加してくる心房細動患者さんに対する脳梗塞予防の治療は非常に重要となります。
 もりやま脳神経外科
もりやま脳神経外科